L’ostéoporose est une maladie se caractérisant par une diminution de la densité et de la qualité des os.
Elle affaiblit le squelette et augmente le risque de fractures, particulièrement au niveau de la colonne vertébrale, du poignet, de la hanche, du bassin et de l‘épaule. L‘ostéoporose et les fractures qui en résultent sont une cause importante d’infirmité et de morbidité.
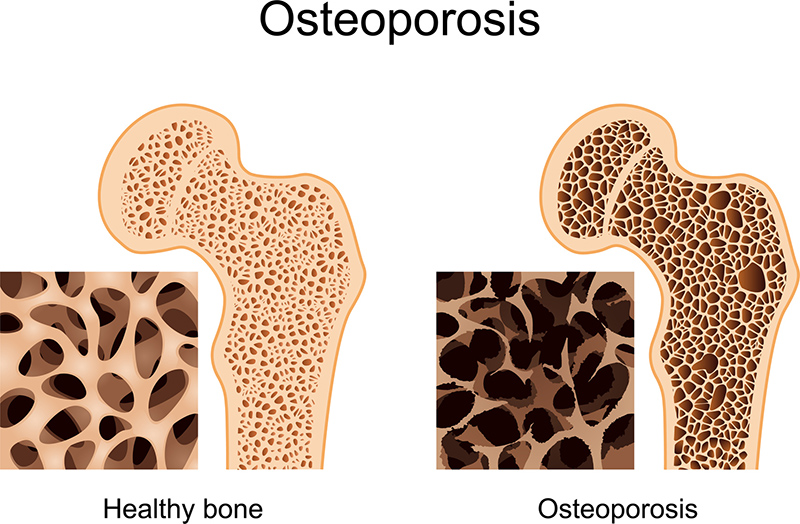
Quelques faits importants
- L’ostéoporose, connue comme « l‘épidémie silencieuse », est un problème d‘envergure mondiale.
- Environ 1,6 million de fractures de hanche se produisent chaque annéedans le monde. D’ici 2050, ce nombre pourrait passer de 4,5 millions à 6,3 millions.
- Chez les femmes de plus de 45 ans, l’ostéoporose totalise davantage de journées d‘hospitalisation que la plupart des autres maladies, y comprisle diabète et l’infarctus du myocarde.
- On n’estime que seule une fracture vertébrale sur trois est signalée cliniquement.
- Les femmes qui ont eu une fracture vertébrale courent un risque accru d’avoir une nouvelle fracture dans l’année qui suit.
Quelles sont les causes de l’ostéoporose ?
L’âge : avec l’âge, notre masse osseuse diminue.
Le sexe : après 50 ans, la maladie touche 1 femme sur 4 et 1 homme sur 8.
La prédisposition génétique : les enfants dont les parents ont une ostéoporose ont un risque accru d’ostéoporose.
L’appartenance ethnique : les blancs et les asiatiques sont plus fréquemment atteints d’ostéoporose.
Le poids : être mince prédispose à la diminution de la masse osseuse.
L’alimentation déséquilibrée : des apports alimentaires insuffisants en calcium, phosphore et vitamine D prédisposent à la perte osseuse. Les excès d’alcool et de caféine sont néfastes pour les os puisqu’ils favorisent l’élimination du calcium dans les urines.
Le tabagisme : le tabac entrave l’absorption digestive du calcium.
L’activité physique : la sédentarité favorise la perte osseuse.
Le manque d’ensoleillement : la vitamine D est synthétisée par la peau sous l’action des rayons ultraviolets du soleil.
Des maladies hormonales : déficit en hormones sexuelles (ménopause), troubles de la thyroïde et des glandes parathyroïdes, sécrétion anormale de cortisol.
Les traitements médicamenteux : les corticostéroïdes à dose élevée et sur une longue durée, les anticonvulsivants, les anti-coagulants.
La ménopause précoce : c’est-à-dire avant l’âge de 45 ans.
Quels sont les symptômes de l’ostéoporose ?
L’ostéoporose est une maladie dite asymptomatique, c’est-à-dire que la perte de masse osseuse ne donne lieu à aucun symptôme. Chez bon nombre de personnes ostéoporotiques, la maladie est uniquement diagnostiquée lorsque des complications sont apparues.
Quelles sont les complications de l’ostéoporose?
Les fractures constituent la principale complication de l'ostéoporose. Les plus fréquentes sont les fractures:
- vertébrales
- de la hanche
- du poignet
La fracture vertébrale se caractérise par l’affaissement d’une vertèbre, qui s’aplatit entre deux autres vertèbres. Ce type de fracture peut être à l’origine de douleurs intenses. Dans plus de la moitié des cas, les fractures vertébrales ne donnent aucun symptôme et peuvent s’accompagner d’une diminution importante de la taille ainsi que d’une courbure du dos vers l’avant, appelée cyphose.
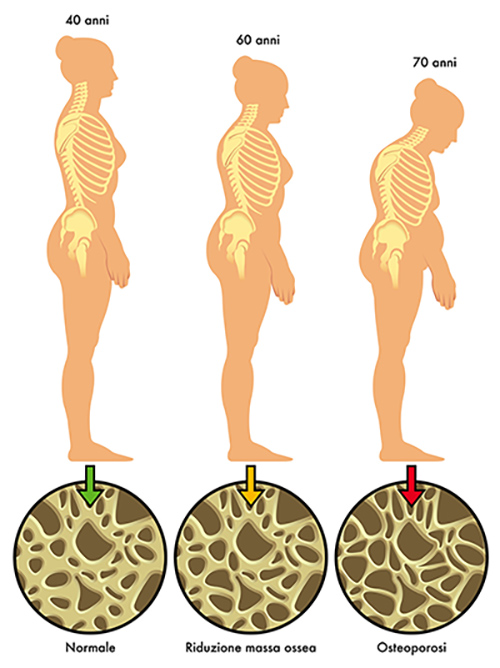
Comment le médecin pose-t-il le diagnostic d’ostéoporose ?
- Il commencera par vous poser un certain nombre de questions afin d’identifier des facteurs de risque d’ostéoporose.
- Il vous proposera une analyse sanguine et urinaire.
- Il vous proposera une estimation de la densité osseuse du talon par ultra-son.
- Pour confirmer le diagnostic d’ostéoporose, il réalisera une ostéo-densitométrie. Il s’agit d’un examen radiologique qui mesure la densitéminérale osseuse.

Une alimentation équilibrée et riche en calcium est conseillée pour des os plus solides.
Calcium › votre objectif : 1200 mg par jour.
Quelques règles à respecter
- Variez votre alimentation.
- Consommez un produit laitier par repas.
- Pensez à boire régulièrement sans attendre d’avoir soif.
- Lorsque vous surveillez votre poids, préférez les aliments à faible teneur en matières grasses, ils contiennent autant de calcium.
- Consommez des protéines, elles aident à fixer le calcium.
- La vitamine D favorise l’absorption du calcium par l’organisme.
Les différentes sources de calcium
Calcium et eaux minérales :
L’eau minérale peut être une importante source de calcium.
(Teneur moyenne en calcium en mg)
Eaux plates
- Hépar© - 555
- Courmayeur© - 533
- Contrexéville© - 486
- Vittel© - 202
- Évian© - 78
- Volvic© - 12
Eaux gazeuses
- Contrex Fines Bulles© - 486
- Chateldon© - 383
- Rozana© - 301
- Salvetat© - 253
- Quézac© - 241
- Badoit© - 190
- San Pellegrino© - 185
- Perrier© - 149
- Vichy Celestin© - 103
- Saint Yorre© - 90
Calcium et fruits et légumes :
Les légumes et les fruits, peu riches en calcium, mais indispensables pour les vitamines, les minéraux et les fibres, doivent être consommés régulièrement.
(Teneur moyenne en calcium en mg)
- Épinards (150g) - 168
- Brocolis (150g) - 114
- Haricots blancs cuits (150g) - 90
- Cresson (50g) - 79
- Farine de soja (50g) - 77
- Amandes sèches (30g) - 75
- Figues sèches (3 = 40g) - 64
- Haricots verts (150g) - 60
- Orange (1=130g) - 52
Calcium et produits laitiers :
La consommation quotidienne de produits laitiers, en quantité suffisante, permet d’assurer la couverture des besoins calciques.
(Teneur moyenne en calcium en mg)
- Emmental (30g) - 356
- Beaufort (30g) - 312
- Cantal (30g) - 291
- 1 yaourt lait entier nature - 189
- 1 yaourt 0% de MG nature - 188

- 1 yaourt lait entier aux fruits - 162
- Fromage blanc à 0% (100g) - 126
- Fromage blanc à 30% (100g) - 115
- Lait demi écrémé (100ml) - 114
Calcium et aliments riches en protéines :
L’apport de protéines est indispensable pour préserver la force musculaire et pour les os.
(Teneur moyenne en calcium en mg)
- Sardines à l’huile* (100g) - 400
- Anchois à l’huile* (100g) - 200
- Coquilles St-Jacques (100g) - 120
- Crevettes cuites (100g) - 115
- Truite (150g) - 105
- Moules cuites (100g) - 100
- Sole (100g) - 100
- Omelette nature* (150g) - 120
- Pain de mie (100g) - 100
* Aliment riche en vitamine D
Le calcium est naturellement présent dans de nombreux aliments. Une alimentation variée permet de couvrir vos besoins en calcium de 1200 mg par jour.
La vitamine D est essentielle car elle améliore l’absorption du calcium par votre tube digestif. Or, une grande partie de cette vitamine est produite par la peau sous l’effet des rayons du soleil.
Il est recommandé de vous exposer à la lumière du jour environ 15 minutes par jour (promenades en plein air, jardinage).

Restez actifs pour protéger vos os
Pratiquer une activité physique régulière permet de maintenir votre capital osseux. L’activité physique doit être adaptée à votre état de santé général. Demandez l’avis de votre médecin.
Quelques règles à respecter
- Effectuez votre activité physique en bon état de forme. La fatigue favorise les faux mouvements.
- Evitez les mouvements brutaux car ils peuvent être dangereux.
- Protégez votre colonne vertébrale en limitant les mouvements en flexion et en rotation, nocifs pour les vertèbres.
- Pensez à ne pas bloquer votre respiration au moment de l’effort.
- Maintenez une activité physique régulière.
- L’arrêt de l’exercice conduit à la perte rapide des bénéfices osseux et musculaires.
Des exercices simples à faire à la maison
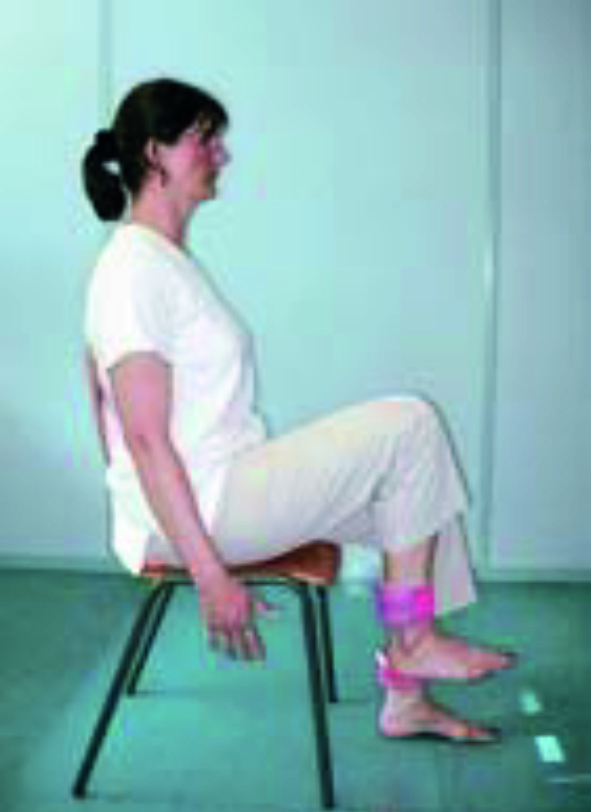
Colonne vertébrale lombaire :
EXERCICE :
- Asseyez-vous sur une chaise le dos droit contre le dossier.
- Des haltères de 1,5 kg chacun sont fixés aux chevilles.
- Effectuez des mouvements répétés de flexion de la hanche, le genou restant fléchi.
50 mouvements par jour de chaque côté.
- Si cet exercice est douloureux, il faut cesser de le faire.
EXERCICE :
- Placez-vous à genoux devant votre lit, votre buste reposant sur le lit, bras légèrement écartés.

- Soulevez le buste sans prendre appui avec les mains et maintenez cette position pendant 2 à 3 secondes.
30 mouvements par jour.
- Si cet exercice est douloureux, il faut cesser de le faire.
Hanche (région trochanterienne) :
EXERCICE :
- Allongez-vous sur le côté, un haltère de 1,5 kg fixé à la cheville du coté opposé.
- Rehaussez la tête en vous aidant de votre coude et en posant votre tête sur la main.

- La position est plus stable en fléchissant votre jambe d’appui.
- Élevez alors votre jambe portant l’haltère puis reposez-la.
30 mouvements par jour de chaque côté.
- Si cet exercice est douloureux, il faut cesser de le faire.
Sports à bénéfice osseux direct
Certains sports préviennent directement la perte osseuse. Les sports les plus avantageux sont ceux au cours desquels il existe un impact sur le sol qui transmet une pression positive sur les os.
QUELQUES EXEMPLES :
Marche, course à pied, danse, tennis, gymnastique.
Sports favorisant l’équilibre
La plupart des fractures ostéoporotiques surviennent à l’occasion de chutes. Certains sports permettent l’entretien de l’équilibre et de la souplesse. Ainsi, on peut réduire le risque de ces chutes et diminuer leurs conséquences. On se rattrape mieux quand on trébuche et on peut mieux amortir le traumatisme.
QUELQUES EXEMPLES :
Thai-Chi, yoga, danse.
Sports à bénéfice cardio-respiratoire et musculaire
Certains sports n’ont pas démontré d’intérêt direct sur l’os mais aident à maintenir son capital musculaire. Ils permettent aussi de faire fonctionner l’ensemble de son organisme et de rester en bonne forme.
QUELQUES EXEMPLES :
Vélo, natation, ski de fond, aquagym.

À la maison, apprenons à éviter les dangers.
Recommandations
Si vous chutez souvent, parlez-en à votre médecin, une prise en charge spécifique peut être nécessaire.
- Faites attention si vous prenez des médicaments pour dormir, ils diminuent votre vigilance et peuvent être à l’origine de chutes.
- Faites contrôler votre tension, une tension trop basse peut provoquer des chutes au lever.
- Attention lorsque vous êtes fatigué(e), cela favorise les faux mouvements… et la perte d’équilibre.
- Si vous devez vous lever au cours de la nuit, allumez la lumière pour éviter une chute dans le noir.
- Faites de l’exercice, l’activité physique entretient vos muscles et peut préserver votre capital osseux et surtout maintenir votre équilibre.

Conseils de prévention pour éviter les chutes
- Évitez les sols mouillés ou glissants (carrelages, parquets, lino…), placez des systèmes antidérapants sous vos tapis.
- Bon pied, bon oeil : portez des chaussures adaptées, contrôlez votre vue régulièrement et mettez vos lunettes le plus souvent possible.
- Évitez de monter et de descendre inutilement au grenier ou à la cave.
- Au réveil, asseyez-vous quelques instants sur le bord de votre lit avant de vous lever.
- Faites attention à vos animaux domestiques.
- Ne montez pas sur une chaise ou un tabouret, utilisez plutôt un escabeau stable.
- Ne cirez pas vos escaliers et équipez-les de rampes de chaque côté pour faciliter la descente et la montée.
- N’encombrez pas les lieux de passage avec des objets (plantes, guéridons, rallonges électriques…), préférez les téléphones sans fil.
- Aidez-vous de barres d’appui et mettez un tapis antidérapant dans la douche ou la baignoire.
- Assurez-vous que votre éclairage soit suffisant dans toute la maison et que votre chambre soit suffisamment chauffée.
L’objectif des traitements de l’ostéoporose est de réduire le risque de fracture chez les patients dont le risque est trop élevé. Le traitement doit être adapté en fonction de ce risque, les principes de prévention avec une alimentation variée et suffisamment riche en calcium et une activité physique régulière restant valables quelle que soit la situation. La prévention des chutes, quand elle est possible, est utile chez les patients fragiles.
Les médicaments apportant du calcium ou de la vitamine D sont nécessaires chez les patients ayant des apports insuffisants. Ils ne sont pas suffisants pour traiter une ostéoporose. Ils sont en revanche importants en complément des traitements de l’ostéoporose.
Le traitement médicamenteux de l’ostéoporose a fait beaucoup de progrès ces dernières années : il existe maintenant différents médicaments qui ont clairement démontré leur efficacité pour réduire le risque de fractures ostéoporotiques.
Conseils
Un traitement de l’ostéoporose, comme un traitement de l’hypertension artérielle, doit être pris régulièrement et de façon prolongée, pour être efficace. Ceci ne signifie pas que vous aurez le même médicament « toute votre vie ».
Attention, près de la moitié des patientes abandonnent le traitement dans la première année de prescription. C’est totalement insuffisant pour tirer bénéfice de son efficacité.
Votre médecin pourra vous conseiller sur le choix du traitement le plus adapté à votre cas.
Votre médecin vous précisera les conditions de prise des traitements. Celles-ci sont à respecter scrupuleusement car la bonne efficacité et la bonne tolérance des traitements en dépendent.
Schématiquement, on distingue 3 grands types de traitement selon leur mode d’action :
1. Les traitements qui freinent la perte osseuse
- Le traitement hormonal de la ménopause (oestradiol par voie orale ou cutanée ou nasale) dont l’utilisation est maintenant limitée aux femmes ayant des symptômes liés à la ménopause compte tenu de son rapport bénéfice risque.
- Le raloxifène en prise quotidienne, un médicament qui peut également avoir des effets bénéfiques sur d’autres cibles que le squelette, notamment la prévention du cancer du sein. Compte-tenu de ses propriétés, sa prescription est remboursée chez les femmes avant 70 ans.
- La famille des bisphosphonates (alendronate, risédronate, ibandronate, acide zolédronique) qui constitue la famille de référence actuelle, administrée selon le traitement en comprimé une fois par semaine ou par mois, en injection trimestrielle ou en perfusion annuelle. Seuls l’alendronate et le risédronate par voie orale et l’acide zolédronique par voie intra-veineuse sont remboursés.
- Le denosumab, en administration semestrielle par injection sous-cutanée. Ce médicament est remboursé en relais des bisphosphonates.
2. Un traitement qui stimule la formation d’os
• Le tériparatide (hormone parathyroïdienne) administré par injections sous-cutanées quotidiennes pour une durée maximale de 18 mois dans le traitement des ostéoporoses sévères. Ce médicament est remboursé chez les malades ayant déjà eu au moins deux fractures vertébrales.
3. Un traitement qui agit sur la formation et la résorption osseuse
• Le ranélate de strontium est un médicament en prise quotidienne. Il est remboursé en deuxième intention chez les patientes ayant une contre-indication ou une intolérance aux bisphosphonates et n’ayant pas de facteurs de risque thrombo-embolique veineux. Son taux de remboursement est de 30%.
› Remboursement en France
Le rapport bénéfices/risques du traitement
Votre médecin s’assure au cours des visites de suivi que vous continuez de prendre régulièrement votre traitement et peut revoir avec vous les modalités de prise qui conditionnent ses effets.
La densitométrie n’est pas le seul élément qui permette d’évaluer l’efficacité du traitement contre la survenue de fractures, mais la variation des résultats de la densitométrie aide le médecin à prendre la décision d’arrêter ou de poursuivre le traitement lorsqu’elle est refaite après une séquence thérapeutique de 3 à 5 ans.
Votre médecin peut également utiliser pour le suivi de certains médicaments le dosage de marqueurs sanguins ou urinaires qui reflètent les activités de formation ou de résorption osseuses. Leur intérêt réside notamment dans leur variation rapide qui permet d’apprécier l’effet osseux du traitement après quelques mois d’administration seulement.
Les risques inhérents à la prise de médicaments dépendent des propriétés de chacun. Ils peuvent conduire à la contre-indication du médicament selon votre état de santé, à une surveillance spécifique de sa bonne tolérance pour dépister des effets indésirables rares. Ils justifient une surveillance régulière par votre médecin qui pourra ainsi s’assurer à chaque visite d’un rapport bénéfices/risques toujours favorable permettant la poursuite du traitement.
