La Sclérose latérale amyotrophique (SLA) nécessite sur le plan médical un suivi intensif sur le plan neuromoteur, respiratoire, nutritionnel et de contrôle de la douleur. La SLA entraîne progressivement une situation de dépendance majeure de la personne affectée avec le recours obligatoire à de nombreux aménagements médico-thérapeutiques, techniques, mais aussi d’aménagement de la vie sociale et professionnelle. À côté de la SLA, il y a d’autres pathologies neuromusculaires dégénératives et évolutives, justifiant cette même approche holistique, les exemples les plus fréquents sont les myopathies de Steinert, myopathie de Duchenne, certaines myopathies mitochondriales ou d’autres myopathies encore plus rares.
La SLA est une maladie neurodégénérative grave dont l’évolution progressive est responsable de paralysies extensives, conduisant au décès en moyenne un peu plus de 3 ans après le diagnostic. Dans 70% des cas, les causes de décès sont identifiées comme conséquences d’une insuffisance respiratoire restrictive sévère. Sur le plan physiopathologique, les mécanismes qui expliquent la dégénérescence des neurones moteurs centraux et périphériques, ainsi que la diffusion du processus, restent encore imparfaitement élucidés bien que faisant l’objet d’une somme de travaux scientifiques en continuelle expansion au cours de ces 15 dernières années.
Malgré l’implication de nombreux spécialistes dans la prise en charge de ces maladies complexes, le suivi s’avère fréquemment très difficile vu la nécessité de collaboration étroite de plusieurs spécialistes, l’évolutivité de la maladie avec perte d’autonomie croissante, ainsi que l’implication quotidienne de supports psychosociaux multiples.
Dans le cadre du Plan national maladies rares, les différents spécialistes concernés au CHL (neurologue référent Dr Kerschen, pneumologues Dr Wirtz - Dr Renel, le service de soins palliatifs, le service de rééducation fonctionnelle et bien d’autres spécialistes concernés) ont lancé en synergie avec le Rehazenter ainsi que le l’ALAN un projet ambitieux de créer un hôpital de jour neuromusculaire pour assurer ainsi la création d’une plateforme centrale pour la prise en charge et la concertation pluridisciplinaire des patients atteints de pathologies neuromusculaires dégénératives.

La place centrale dans le circuit de prise en charge du patient joue l’infirmière de coordination Laura Miron, qui guide le patient à travers la prise en charge pluridisciplinaire et constitue un pilier central pour l’organisation et le suivi du patient. Le suivi nutritionnel est assuré par l’équipe des diététiciennes et les orthophonistes, pour préserver au mieux la qualité de vie du patient, sans retarder la mise en place d’une alimentation sur gastrostomie, le jour où elle s’avère nécessaire.
L’ALAN joue un rôle central pour les aides sociales à mettre en place au domicile et peuvent assurer un suivi psychologique pour les patients et les aidants principaux. L’équipe pluridisciplinaire des soins palliatifs est intégrée fréquemment dans le suivi des patients pour assurer la prise en charge de certains symptômes invalidants. Le Rehazenter constitue une plateforme annexe importante associée ( médecin référent Dr Debugne) qui aide à compléter le bilan chez certains patients et participe aux éventuels projets de réhabilitation pluridisciplinaire.
Les motivations pour la mise en place d’une telle filière qui rassemblerait et coordonnerait l’ensemble des acteurs impliqués dans la prise en charge de la SLA sont ainsi les suivantes :
- Augmenter la médiane de survie ;
- Améliorer la qualité de vie des patients et des aidants ;
- Faciliter l’orientation des patients et des professionnels (e.g. formations et information) ;
- Coordonner l’expertise et créer un continuum d’actions et d’interactions entre les médecins, assistants médico- et psychosociaux, et personnel paramédical ;
- Réduire le nombre d’hospitalisations et la durée d’hospitalisation des patients.
Organigramme de la filière de soins :
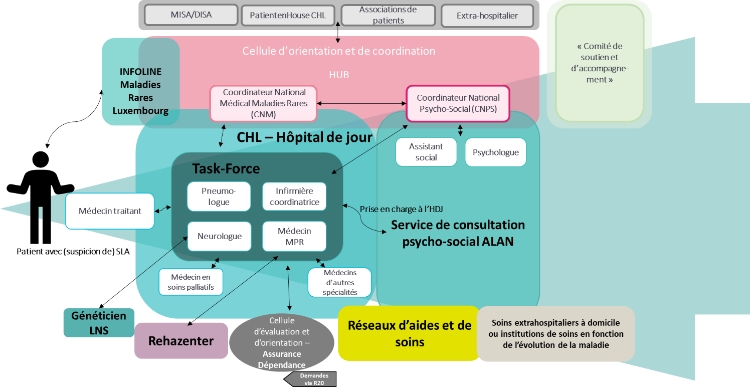
Les hôpitaux de jour ont lieu une fois par mois les vendredis matins et les patients, en fonction des besoins, voient au décours de la même journée l’infirmière coordinatrice, la diététicienne, l’orthophoniste, le neurologue, le pneumologue, le médecin rééducateur ou d’autres intervenants. L’ALAN a un contrat de coopération avec le CHL et intervient, après accord du patient, directement au décours du bilan pour assister à la mise en place d’aides sociales ou psychologiques supplémentaires. Une réunion de concertation pluridisciplinaire a lieu à la fin de chaque matinée HDJ neuromusculaire.
L’hôpital de jour neuromusculaire se fait un espace d'écoute et d'échanges entre le patient, les professionnels de santé et les associations de soutien (ALAN et association des patients) facilitant ainsi l'accompagnement sur le plan médical et psychosocial sur le long cours.
L’intégration dans le réseau de soins pluridisciplinaire d’un nouveau patient peut se faire via un des intervenants directs (Dr Kerschen, Dr Wirtz, Dr Renel, Dr Leches, Dr Debugne, Dr Fogen) et l’infirmière de coordination assurera par la suite le bon agencement des examens et consultations pour minimiser les déplacements inutiles pour le patient.
L'Hôpital de jour neuromusculaire
L’hôpital de jour neuromusculaire a débuté son activité en juin 2024.
Notre mission est l’amélioration de la qualité de vie des patients atteints de pathologie neuromusculaire (notamment la Sclérose Latérale Amyotrophique - SLA) à travers des soins personnalisés, un soutien intra et extrahospitalier via une démarche interdisciplinaire. L’objectif principal de l’hôpital de jour neuromusculaire est d’évaluer l’évolution de la maladie et d’adapter les traitements et la prise en charge en fonction des besoins spécifiques du patient.
Pour cela les patients sont hospitalisés en journée afin de réaliser les examens et consultations permettant d’évaluer l’évolution de la maladie. Il est tenu en fin de journée un staff multidisciplinaire afin de co-créer avec le patient un parcours de soins adaptés à ses besoins et objectifs.
L’hôpital de jour neuromusculaire se veut un espace d’écoute et d’échange entre les patients, les professionnels de santé et les associations de soutien, facilitant ainsi l’accompagnement sur le plan médical et psychosocial.
Présentation du rôle d’infirmière coordinatrice au sein de l’hôpital de jour neuromusculaire

En tant qu’infirmière coordinatrice au sein de l’hôpital de jour neuromusculaire mon travail consiste à être le point de liaison entre les différents professionnels de santé (neurologues, rééducateurs, pneumologue, diététicienne…) et le patient.
J’organise les consultations, coordonne les interventions et assure le suivi des traitements en amont de leur présence à l’hôpital de jour.
J’accompagne également les patients et leurs proches dans la gestion des aspects médicaux, psychologiques et sociaux de la maladie en étant proactive afin d’anticiper les besoins des patients et de réajuster le plan de soins en fonction de l’évolution de la maladie.
Pour cela je collabore avec l’ALAN pour les interventions extra-hospitalières. L’objectif étant de garder le patient au centre de sa prise en charge et de co-créer avec lui son projet de vie et de soins afin de faciliter le maintien d’une qualité de vie aussi élevé que possible.
